Het Landelijk Schakelpunt (LSP) bestaat ruim vier jaar. Welke mijlpalen zijn behaald? Wat zijn belangrijke ontwikkelingen op het gebied van privacy en security, hoe staat het met de weerstand van sommige artsen tegen het systeem en hoe ziet de toekomst van het LSP eruit?

Drie vertegenwoordigers van VZVZ (Vereniging van Zorgaanbieders voor Zorgcommunicatie) maken in een interview met Computable de balans op. Het gaat om de voorzitter van de raad van bestuur van VZVZ, Ben van Miltenburg, directeur ICT & Innovatie, Anil Jadoenathmisier en directeur Markt & Klant, Marc van Aart. Sinds 1 januari 2012 is de vereniging verantwoordelijk voor de uitwisseling van medische gegevens via het LSP.
Epd…, LSP, hoe zat het ook al weer? Nadat de invoering van het landelijk epd in april 2011 strandde in de Eerste Kamer, besluiten brancheorganisaties van huisartsen, huisartsenposten, apothekers, ziekenhuizen en patiëntvertegenwoordigers de digitale uitwisseling van medische gegevens voort te zetten. De Vereniging van Zorgaanbieders voor Zorgcommunicatie (VZVZ) wordt opgericht. Die bestaat uit zorgverleners zoals huisartsen, apothekers en specialisten in ziekenhuizen. VZVZ neemt de regie over het platform om uitwisseling van medische gegevens tussen verschillende zorgverleners mogelijk te maken. VZVZ richt zich op het bevorderen van het gebruik en verkrijgen van toestemmingen voor het LSP. Het regelt onder meer marketing, technologie, architectuur, protocollen, standaardisering, normering (NEN 7510, 7512, 7513 en ISO 270001) en toetst of het gebruik van het systeem voldoet aan wetgeving en regelgeving.
VZVZ-bestuursvoorzitter Ben van Miltenburg: ‘De reden dat het epd destijds niet door de Eerste Kamer kwam, lag niet zozeer aan de technologie, maar men stemde voornamelijk tegen het landelijk epd vanwege de opzet. De benadering bij het landelijk epd was ’top-down’. De regie lag bij de overheid: het ministerie van VWS. Patiënten zaten automatisch in het epd en als ze dat niet wilden, moesten ze dat aangeven. De opzet was ‘opt-out’. Daar hingen ook privacybezwaren aan, zoals het gebrek aan zelfbeschikking van patiënten. Die opzet van het landelijk epd vond de Eerste Kamer niet toereikend.’
Nadat de Eerste Kamer tegen een wet stemt voor de totstandkoming van het landelijke epd, trekt het ministerie van VWS zich in 2011 terug en pakken partijen in het veld de regie voor gegevensuitwisseling op, vertelt Van Miltenburg: ‘Daar is uitgekomen dat de ict-systemen van zorgaanbieders leidend moeten zijn, dat die aan elkaar gekoppeld kunnen worden. In plaats van de aanvankelijke opzet van een landelijk dossier wordt dus doorverwezen naar informatie die lokaal bij de zorgverleners is opgeslagen. Patiënten moeten vooraf toestemming geven voor het delen van informatie. ‘Opt-in’ in plaats van de ‘opt-out’. En er was meteen de wens dat de patiënt middelen krijgt om te monitoren, beheren en controleren. De hele context veranderde. Dat gaf ons de mogelijkheid om bottom-up het LSP door te ontwikkelen langs die nieuwe lijnen.’
Hij benadrukt dat sommige mensen nog steeds het idee hebben dat het LSP een groot dossier is, ‘Het LSP is het schakelpunt tussen lokale zorgsystemen. Het is geen elektronisch dossier op één plek. Die dossiers staan bij de zorgverleners.’
Ook Marc van Aart, directeur Markt & Klant bij VZVZ, merkt dat er nog altijd veel onduidelijkheid heerst. ‘We zijn dus geen epd, maar we zijn een schakelpunt dat ervoor zorgt dat automatiseringssystemen van zorgverleners over de schotten van de zorg heen gefragmenteerde en essentiële informatie kunnen uitwisselen. Het gaat erom dat de juiste informatie op het juiste moment op de juiste plaats beschikbaar is. Bijvoorbeeld wanneer de zorgprofessional een besluit neemt over de diagnose en/of behandeling van de patiënt die tegenover hem zit. Qua gegevens uitwisseling hebben we het op dit moment over actueel medicatiegebruik en gegevens waarin huisartsen informatie delen over de ziektegeschiedenis in afgelopen periode. Het draait om zorgaanbieders die informatie willen uitwisselen die hen helpt in hun praktijk om zo veilig en effectief mogelijk zorg te verlenen in het belang van hun patiënt.’
VZVZ
De Vereniging van Zorgaanbieders voor Zorgcommunicatie (VZVZ) is sinds 1 januari 2012 verantwoordelijk voor de uitwisseling van gegevens via het LSP. De organisatie werd in 2011 opgericht door de zorgkoepels van huisartsen (LHV), huisartsenposten (VHN), apotheken (KNMP) en ziekenhuizen (NVZ). Bij VZVZ werken ongeveer veertig mensen. VZVZ is juridisch verantwoordelijk voor de uitwisseling van gegevens, ontwikkelt met zorgkoepels en de patiëntenfederatie het LSP en heeft het dagelijkse ict-beheer van het schakelpunt in handen. Het LSP en de beheerorganisatie heeft een budget van twaalf miljoen euro op jaarbasis en wordt vergoed vanuit de premiegelden van zorgverzekeraars. De technologie in de VZVZ LSP-oplossing is gebaseerd op HealthShare, een softwareproduct van Intersystems voor het bouwen van landelijke, dan wel regionale epd’s. CSC is de systeemintegrator.
Vanaf scratch, Ozis en rechtszaken

Anil Jadoenathmisier, binnen VZVZ verantwoordelijk voor ict en innovatie: ‘De database van het epd moest geleegd worden, systemen zijn ontkoppeld en de gegevens van patiënten die al in het systeem stonden, zijn gewist. We zijn dus vanaf scratch begonnen. In essentie is de architectuur van uitwisseling aangepast aan de nieuwe vereisten en daarna in gebruik genomen. Vaak wordt gesproken over een doorstart van het epd. Maar we hebben eigenlijk alleen de opzet van het LSP doorontwikkeld en een nieuwe organisatie ingericht.’
Hij vervolgt: ‘Die opzet bestond uit de ‘Aorta’-architectuur; daarin staat beschreven hoe en wanneer de systemen van zorgverleners op een veilige manier gegevens kunnen uitwisselen. In die architectuur worden drie entiteiten erkend. Dat zijn als eerste goed beheerde Xis-en (informatiesystemen voor huisartsen, apothekers, ziekenhuizen, et cetera). Als tweede de netwerkproviders die goed beheerde zorgnetwerken leveren. En als derde het LSP, dat is de verwijsindex, de spil in het web die de communicatie regelt en zorg dat gegevens veilig worden uitgewisseld.’
Van Miltenburg: ‘De zorgmarkt was en is gefragmenteerd, er zijn zo’n tien leveranciers van gekwalificeerde systemen voor zorg-ict. Die hebben voor iedere type zorgverlener – huisarts, apotheek, ziekenhuis – ook nog eens aparte systemen op de markt. Het is dus een hele klus om die concurrerende partijen bij elkaar te krijgen en overeenstemming te bereiken over normen, standaarden en protocollen, zonder dat hun concurrentiepositie wordt geschaad.’
Bij de start van VZVZ gebruiken veel zorgverleners Ozis voor de onderlinge uitwisseling van gegevens. ‘Dat systeem is dan al sterk verouderd’, blikt Van Miltenburg terug. ‘Niet alleen qua technologie, het voldeed ook niet aan toestemmingsvraagstukken. Bovendien waren de databases vervuild, patiënten kwamen soms meerdere keren in het systeem voor en leveranciers zagen in dat er een nieuwe gestandaardiseerde oplossing moest komen.’ Ozis wordt uitgefaseerd en gaandeweg stappen steeds meer zorgverleners over op het LSP.
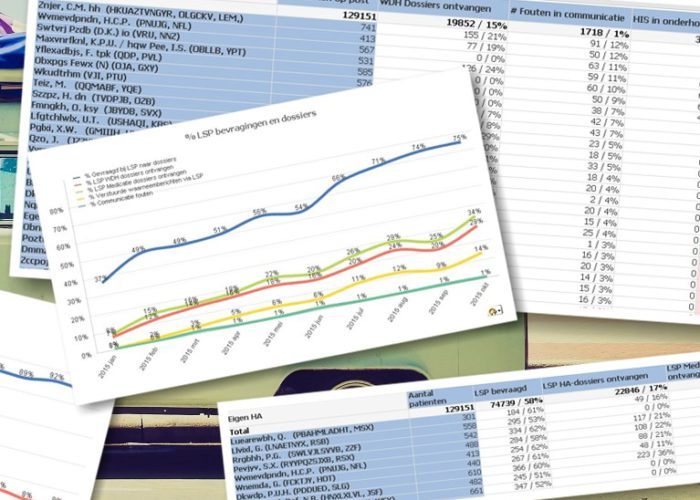
Anno 2016 is ongeveer 92 procent van de zorgverleners (huisartsen, huisartsenpraktijken, apotheken en ziekenhuizen) aangesloten, bijna elf miljoen Nederlanders hebben toestemming gegeven om hun medische gegevens te delen via het LSP. En er worden dagelijks zo’n 150.000 berichten uitgewisseld.
Toch verliep die overgang niet zonder slag of stoot. Een groep huisartsen vindt bijvoorbeeld dat het LSP een inbreuk is op het beroepsgeheim en de vertrouwelijkheid tussen arts en patiënt schaadt. Het stelt dat het LSP vertrouwelijke patiëntinformatie prijsgeeft en er te weinig controle is over wie die gegevens kan inzien. Ook stellen ze vraagtekens bij de beveiliging en privacy van het systeem.
Van Miltenburg benadrukt dat rechters tot twee keer toe hebben vastgesteld dat de privacy van de patiënten en het beroepsgeheim van de zorgverleners gewaarborgd zijn en het LSP voldoet aan de regels van privacy-toezichthouder Autoriteit Persoonsgegevens en de relevante wet- en regelgeving. ‘Bovendien hoeven zowel zorgverleners als patiënten, die tegen het systeem zijn, niet verplicht aan te sluiten. Het is een mogelijkheid om deel te nemen, geen verplichting.’ Hij verwacht dat er altijd een aantal zorgverleners zal blijven dat niet wil aansluiten op het LSP. Dat geldt volgens hem ook voor een kleine groep patiënten.
Grootste verschillen tussen LSP en EPD
Toestemming vooraf: Bij het LSP wordt vooraf toestemming gevraagd voor het uitwisselen van medische gegevens (opt-in). Bij de oorspronkelijke opzet van het landelijk epd was dat niet het geval.
Verwijsindex: De opzet van het oorspronkelijke landelijk epd was een centraal geleid systeem met medische informatie. Het LSP is een index die verwijst naar informatie die bij de zorgverlener is opgeslagen en waarbij de patient zelf inzage heeft in de aanmelding en uitwisseling via het LSP.
Regionale opzet: In de opzet van het landelijk epd werd informatie landelijk gedeeld. Het LSP heeft geen landelijke, maar een regionale opzet. Uitwisseling tussen de eigen huisarts, eventuele waarnemers, de eigen apotheek en de huisartsenpost is verdeeld in 44 geografische regio’s. Alleen specialistische ziekenhuizen en zorgverleners die samenwerken buiten een regiogrens kunnen na toestemming gegevens van patiënten buiten de regio inzien, in verband met patiëntveiligheid.
PGD en regie
In 2015 liep de bestaande driejarige overeenkomst tussen alle betrokkenen van het LSP af. Inmiddels ligt er een nieuwe overeenkomst. Betrokken partijen als VZVZ, zorgverleners, patiëntenfederaties, ict-leveranciers en zorgverzekeraars hebben het ‘Convenant gebruik landelijke zorginfrastructuur 2016-2020 ondertekend’. Daarin wordt de continuïteit van het LSP, de architectuur en de financiële basis van de vereniging gewaarborgd en spreken deelnemende partijen als zorgverleners, ict-leveranciers en betrokken patiëntenfederaties en standaardisatieorganisaties hun gezamenlijke inzet uit voor de komende vijf jaar.
Eén van de grote uitdagingen die in het convenant worden genoemd is het zogenoemde persoonlijk gezondheidsdossier (pgd). Steeds meer patiënten bouwen een pgd op en willen via het LSP regie over hun gegevens krijgen. Zorgverleners verwachten bijvoorbeeld dat patiënten steeds meer data genereren uit eigen gezondheidsinstrumenten, zoals metingen van bloeddruk of bloedwaarden van suikerpatiënten. Van Miltenburg denkt dat de patiënt de behoefte zal hebben om een eigen digitaal patiëntendossier samen te stellen. En toestemmingen tot inzage eenvoudig zelf te kunnen regelen via portalen die aan het LSP gekoppeld worden. Een patiënt moet dan per zorgverlener en per onderdeel van zijn medisch dossier kunnen aanvinken wie dat wel of niet mogen inzien.
Via portalen moet straks per behandelaar of dossier eenvoudig met vinkjes kunnen worden aangegeven welke zorgverlener bepaalde gegevens mag inzien. Van Miltenburg benadrukt dat in het geval van een pgd de patiënt zelf verantwoordelijk is voor het gebruik daarvan en van zijn gegevens. ‘Hij moet zelf zorgen voor adequate beveiliging en gebruik van goed beveiligde systemen.’ De bestuursvoorzitter vertelt dat de overheid en het zorgveld hiervoor momenteel een keurmerk ontwikkelen om de patiënt hierbij te ondersteunen. Het zogenoemde Medmij-programma.
Authenticatie patiënt?
Een groot vraagteken voor de toekomst is welk authenticatiemiddel gebruikt zal gaan worden. Voor zorgverleners geldt een uzi-pas. Dat is een persoonsgebonden identificatiepas die wordt uitgegeven aan zorgverleners die geregistreerd zijn in het big-register (beroepen in de individuele gezondheidszorg). Dat is een databank van Nederlandse, officieel erkende medewerkers in de zorg. Maar hoe gaat de burger zich identificeren? Voor patiënten bestaat zo’n systeem op dit moment nog niet. Er moet een gebruiksvriendelijk identificatiesysteem komen. VZVZ, zorgverleners en patiëntenfederatie zullen zich moeten buigen over de vraag welk middel hiervoor geschikt is. Jadoenathmisier vertelt dat bijvoorbeeld DigiD niet voldoet aan het vereiste niveau om medische gegevens uit te wisselen. ‘Daarvoor zijn middelen van het hoogste niveau (Stork 4 of eIDAS hoog) vereist. Die zijn nog niet breed beschikbaar.’
Er loopt op dit moment een aantal pilots waarbij patiënten via het LSP inzicht krijgen in hun gegevens en data die zij zelf genereren, uitwisselen met zorgverleners. Dat sluit aan op het eerder genoemde Medmij-programma waarbij de patiënt de regie krijgt over zijn digitale dossier.
Kijkend naar de toekomst, stelt Van Miltenburg: ‘Steeds vaker koppelen partijen die niet in het eerste uur meededen ook aan op het LSP. Het gaat bijvoorbeeld om GGZ, thuiszorginstellingen, ambulancezorg en trombosediensten. Als systemen voldoen aan de eisen van het LSP, kunnen ze gekoppeld worden. Vervolgens moet de patiënt toestemming geven dat die zorgverlener zijn gegevens mag delen. Iedereen heeft het altijd over het epd of het LSP, maar misschien zijn we over vijftien jaar wel state of the art doorontwikkeld tot heel iets anders.’ Daarmee geeft hij aan dat het LSP constant in ontwikkeling is en in overleg met ict-leveranciers en andere betrokkenen wordt aangepast aan de wensen van zorgverleners en patiënten en de stand van de techniek.
Voor die toekomst en de groei van bijvoorbeeld de vraag naar nieuwe toepassingen voorziet VZVZ een nieuwe groeifase. Van Aart, directeur Klant en Markt, vertelt dat VZVZ op dit moment verschillende ict’ers zoekt die een nieuwe groeifase van meer aangesloten zorgverleners en uitbreiding van de portfolio van producten en diensten moet begeleiden. Het gaat bijvoorbeeld om een manager ontwerp en architectuur, security officer en een demand manager. Die uitbreiding naar meer aangesloten zorgverleners en patiënten die meer regie willen over inzage leidt er onder meer toe dat er nieuwe portalen voor toestemming gebouwd moeten worden.
Wat staat erin?
Huisartsen, huisartsenposten en medisch specialisten in ziekenhuizen kunnen na toestemming van de patiënt alleen het medicatieoverzicht van de apotheek zien. Alleen huisartsen en huisartsenposten kunnen de Samenvatting van het Huisartsdossier zien. Daarin staat:
• Een overzicht van de huidige gezondheidsproblemen.
• Informatie over medicijngebruik.
• Bekende allergieën.
• Informatie over patiëntcontact met de huisarts in de laatste vier maanden of de laatste vijf contacten.
• Bijzonderheden die belangrijk zijn voor een waarnemend huisarts
Beter communiceren

Marc van Aart , directeur Markt & Klant VZVZ
Van Aart gaat ook in op de veranderende rol van VZVZ: ‘We worden steeds meer een dienstverlener voor onze leden, we leveren niet alleen de technische ondersteuning en de infrastructuur. We gaan er ook voor zorgen dat de zorgverlener nog beter weet waarom het LSP essentieel is en hoe het werkt en dat ze informatiematerialen hebben om de patiënt beter voor te kunnen lichten.’
Bestuursvoorzitter Van Miltenburg vult aan dat patiënten beter moeten worden voorgelicht over de consequenties van het wel of niet toestemming geven voor het delen van hun medische informatie. ‘Veel mensen denken bijvoorbeeld dat als ze één keer toestemming hebben gegeven dit dan geldt voor huisartsen, apothekers en specialisten in ziekenhuizen. Maar dat is niet zo. Er moet voor iedere groep zorgverleners apart toestemming worden gegeven. Dat soort zaken moeten we duidelijker communiceren.’
Dit artikel is verschenen in Computable Magazine, jaargang 49, nummer 7, september 2016.
Cijfers
Aangesloten zorgaanbieders:
Huisartsenpraktijken: 90%
Huisartsenposten: 98%
Apotheken: 95%
Ziekenhuizen: 92%
Toestemmingen:
Unieke BSN: 10,8 miljoen
Aantal dossiers: 18,5 miljoen
Huisartsendossiers: 5,6 miljoen
Medicatiedossiers: 12,9 miljoen








In mijn herinnering is het oorspronkelijke(EPD) LSP ook opgezet als schakel tussen de medische praktijken. Die pilot is door UZorg ontwikkeld en ik heb die ontwikkeling met interesse gevolgd. Het idee van de pilot is in het huidige LSP overeind gebleven.
Eén ding is anders, dat is de regionale indeling.
Wat ik wel apart vind is dat dit nu volledig buiten de controle van de overheid gebeurd. Er was blijkbaar reden om tegen te stemmen en desondanks gaat men door op de (afgekeurde) ingeslagen weg.
Dat patiënten toestemming geven betekent niet zo veel. Het LSP wordt gepresenteerd als iets van de overheid en wekt daarmee vertrouwen terwijl dat dus eigenlijk niet zo is. Want in feite is het een particulier initiatief.
De overheid en met name VWS heeft doormiddel van stringente wet en regelgeving wel degelijk invloed op het LSP. Daarbij heeft VZVZ een governance structuur die op belangrijke thema’s, zoals privacy en security, audit en nieuwe innovaties een grote invloed heeft.